Bệnh phụ khoa
Bệnh táo bón: Nguyên nhân, triệu chứng, biến chứng, cách điều trị
Táo bón là gì?
Táo bón (constipation) là tình trạng đi ngoài không thường xuyên hoặc khó bài xuất phân. Nó liên quan đến các triệu chứng khác nhau bao gồm phân cứng, mót rặn, cảm giác tắc nghẽn hậu môn – trực tràng, bài xuất phân không hoàn toàn, khó chịu ở bụng hoặc đầy hơi. Bệnh lý này không nguy hiểm nhưng gây ra một gánh nặng kinh tế không nhỏ liên quan đến các chi phí chăm sóc sức khỏe trực tiếp và gián tiếp.
Dịch tễ
Tỷ lệ mắc táo bón trong dân số chung là 15%, với nữ nhiều hơn nam. Tỷ lệ mắc bệnh cao hơn ở người cao tuổi, đặc biệt là những người trên 65 tuổi. Những người da trắng có tỷ lệ mắc táo bón thấp hơn 30% so với những chủng tộc khác.
Nguyên nhân và yếu tố nguy cơ
Nguyên nhân của táo bón có thể được chia ra thành nguyên phát (tắc nghẽn đường ra của phân, hoặc phân được vận chuyển chậm) và thứ phát. Các nguyên nhân thứ phát có thể bao gồm mất nước đơn giản, lượng nước nạp vào cơ thể không đủ, rối loạn chuyển hóa, thuốc, rối loạn thần kinh, rối loạn cơ và bất thường cấu trúc.
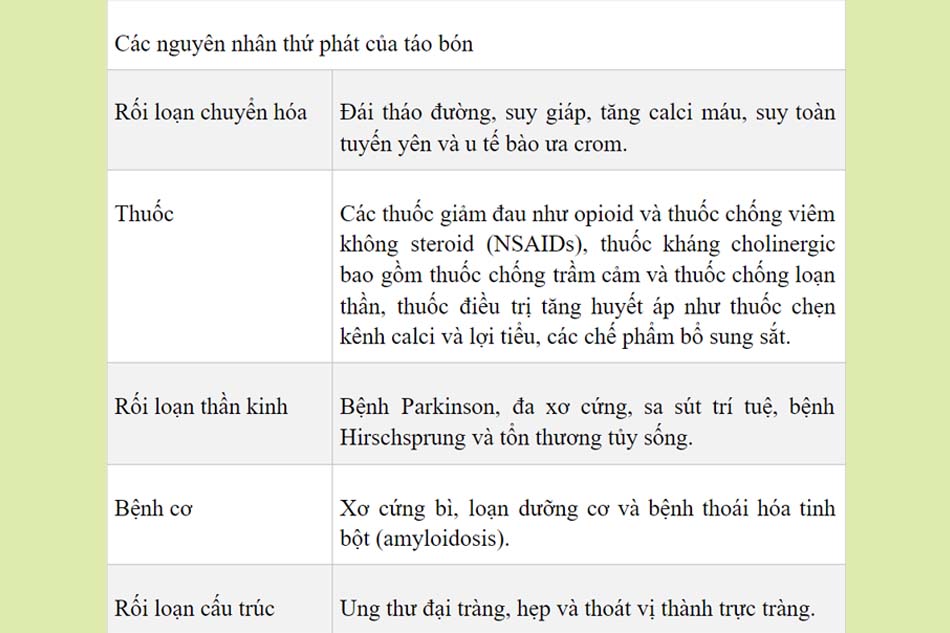
Khi đánh giá bệnh nhân táo bón, các nguyên nhân thứ phát nên được xem xét đầu tiên. Sau khi loại trừ được các nguyên nhân thứ phát, bệnh nhân cần được đánh giá táo bón nguyên phát hay táo bón chức năng. Các yếu tố nguy cơ gây táo bón chức năng bao gồm tuổi cao, chế độ ăn ít chất xơ, trạng thái kinh tế – xã hội thấp, bất động dài ngày, phẫu thuật vùng bụng hoặc vùng chậu và sử dụng nhiều thuốc.
Sinh bệnh học
Hàng ngày, đại tràng nhận khoảng 1.5 L chất lỏng từ ruột non đưa xuống, nhưng chỉ có khoảng 200-400 mL nước được thải ra ngoài qua phân. Điều này cho thấy đại tràng có khả năng tái hấp thu nước mạnh mẽ. Việc loại bỏ nước khỏi phân phụ thuộc vào thời gian, và được điều chỉnh tích cực, sự tái hấp thu nước có thể tăng lên đáng kể trong các trường hợp mất nước. Natri được tái hấp thu theo cơ chế vận chuyển tích cực, do đó nước cũng được tái hấp thu một cách thụ động để cân bằng áp suất thẩm thấu. Ngược lại, sự bài tiết qua trung gian các kênh chloride thường không hoạt động, điều này làm cho phân tồn tại càng lâu trong lòng đại tràng sẽ càng khô, cứng lại, có thể gây tắc nghẽn nếu khối phân quá lớn và khó đi qua ống hậu môn. Như vậy tất cả các nguyên nhân làm phân lưu lại lâu trong lòng đại tràng đều có thể dẫn tới táo bón.
Nhịn đi đại tiện là một trong những nguyên nhân phổ biến gây ra táo bón. Thời gian nhịn đi đại tiện càng lâu, phân càng tồn tại lâu trong lòng đại tràng, nước bị tái hấp thu càng nhiều, làm cho khối phân càng cứng, điều này khiến cho bệnh nhân đại tiện khó. Khi đại tiện khó, bệnh nhân càng nhịn đi đại tiện, phân được giữ lại càng lâu và cứ như vậy, tạo ra một vòng xoắn bệnh lý không hồi kết.
Một yếu tố khác cũng đóng vai trò trong táo bón là nhu động ruột. Nhu động ruột nếu nhanh hơn bình thường có thể gây ra phân lỏng, tiêu chảy, nhưng nếu chậm hơn bình thường, nó có thể gây ra táo bón do làm tăng thời gian lưu của phân trong đại tràng. Nhu động ruột có thể tăng trong một số bệnh lý hoặc do thuốc điều trị các bệnh khác.
Một số nguyên nhân gây tắc nghẽn đường ra của phân như polyp đại tràng, ung thư đại tràng, các bất thường cấu trúc khác của đại tràng, rối loạn chức năng cơ thắt ngoài hậu môn… cũng có thể là nguyên nhân làm cho phân bị dồn ứ lại trong đại tràng và gây ra táo bón.
Triệu chứng
- Đại tiện ít hơn 3 lần/tuần.
- Có các cục hoặc phân cứng.
- Mót rặn để đẩy phân ra ngoài.
- Cảm giác có khối tắc nghẽn trong trực tràng.
- Cảm giác không thể tống hết phân ra khỏi trực tràng.
- Cần hỗ trợ để tống phân ra khỏi trực tràng, ví dụ: dùng tay ấn vào bụng, dùng ngón tay để lấy phân khỏi trực tràng.
Biến chứng
Táo bón kéo dài có thể dẫn tới một số biến chứng sau:
- Trĩ.
- Sưng tĩnh mạch trong và quanh hậu môn.
- Nứt hậu môn.
- Sa trực tràng.
- Phình đại tràng gây khó chịu trong ổ bụng. Đã có những trường hợp khối phân trong đại tràng lớn đến mức phải phẫu thuật để lấy ra.
Chẩn đoán
Chẩn đoán táo bón chức năng
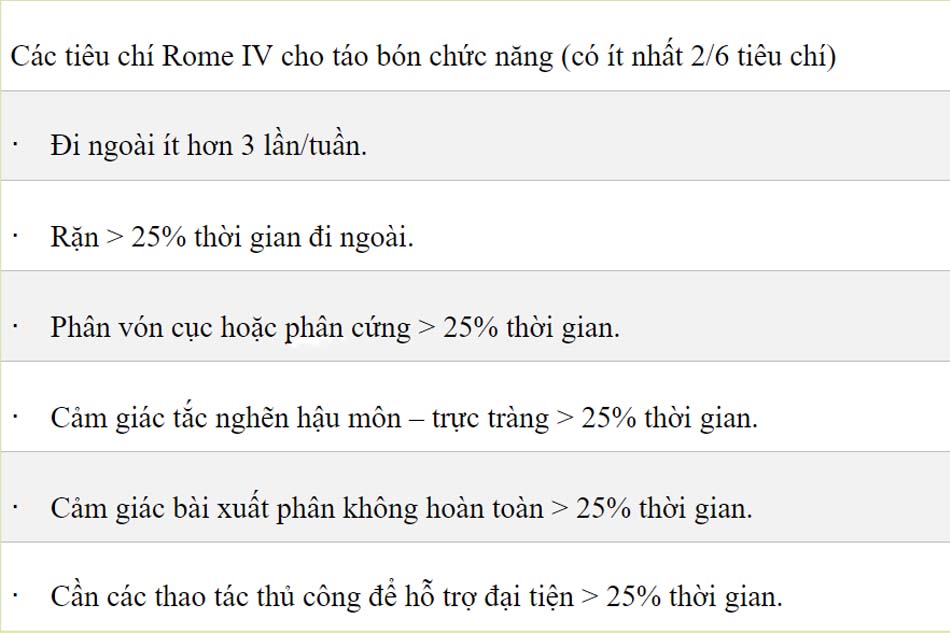
Vì không có xét nghiệm cụ thể nào giúp chẩn đoán táo bón chức năng, chẩn đoán bệnh này phải dựa trên các tiêu chí được thiết lập bởi sự đồng thuận của các chuyên gia, gọi là tiêu chí Rome. Các tiêu chí này được hoàn thiện theo thời gian và tiêu chí Rome IV định nghĩa táo bón chức năng khi đáp ứng ít nhất 2 trong số 6 tiêu chí được cho trong bảng dưới. Táo bón chức năng có thể được chia thành 2 nhóm: rối loạn chức năng bài xuất phân hoặc vận chuyển phân chậm. Táo bón có vận chuyển phân chậm đề cập đến việc vận chuyển phân trong lòng đại tràng bị chậm lại, cơ chế này phổ biến ở phụ nữ hơn. Sinh lý bệnh của loại này chưa rõ, nó có vẻ liên quan đến một số nguyên nhân như thay đổi hoạt động của cơ và dây thần kinh đại tràng, chất dẫn truyền thần kinh ruột và mất tế bào kẽ Cajal. Các tế bào kẽ Cajal là các tế bào hoạt động điện, được cho là hoạt động như một máy tạo nhịp cho ruột. Các nghiên cứu cũng phát hiện ra rằng sự sản xuất khí methane dư thừa bởi các vi khuẩn trong lòng đại tràng có thể là nguyên nhân dẫn đến quá trình vận chuyển phân chậm ở một số bệnh nhân.
Rối loạn chức năng bài xuất phân đặc trưng bởi giảm khả năng bài xuất phân do lực đẩy của trực tràng không đủ, khả năng kháng lại sự bài xuất phân tăng, hoặc cả hai. Đại tiện loạn phối hợp cơ là một dạng của rối loạn chức năng bài xuất phân, được định nghĩa là do sự giãn cơ không đủ hoặc sự co bóp nghịch lý của các cơ hậu môn – trực tràng khi cố gắng đại tiện. Sinh lý bệnh của dạng này chưa được hiểu rõ hoàn toàn, tuy nhiên lo lắng, stress tâm lý và táo bón kinh niên có thể góp phần vào sự phát triển của đại tiện loạn phối hợp cơ.Táo bón do opioid là một trong những tác dụng không mong muốn phổ biến nhất của việc sử dụng các thuốc giảm đau opioid (như Morphin) ở bệnh nhân đau do ung thư hoặc không do ung thư, hoặc sử dụng opioid kéo dài vì những lý do khác. Đây là nguyên nhân phổ biến gây vận chuyển phân chậm trong lòng đại tràng do các thuốc này gây giảm nhu động ruột thông qua chủ vận thụ thể µ. Các thụ thể μ-opioid được biểu hiện trong các đám rối thần kinh cơ ruột và dưới niêm mạc của hệ thần kinh ruột trong đường tiêu hóa.
Chẩn đoán táo bón
Bệnh nhân nên được khám bệnh sử và thực thể cẩn thận. Thực hiện kiểm tra trực tràng kĩ thuật số (DRE) là một phần quan trọng của đánh giá lâm sàng. Sau khi khám bệnh sử và thực thể ban đầu, nên thực hiện các xét nghiệm tập trung giúp đánh giá các rối loạn có thể điều trị được (ví dụ: suy giáp) hoặc chẩn đoán sớm các bệnh lý nguy hiểm (ví dụ: ung thư đại tràng). Nhiều hướng dẫn điều trị đồng thuận thực hiện công thức máu toàn bộ, tuy nhiên, nên lựa chọn xét nghiệm thêm dựa trên bệnh sử và kết quả khám thực thể. Mặc dù các xét nghiệm chuyển hóa (hormone kích thích tuyến giáp [TSH], glucose, creatinine và calci huyết thanh) thường được thực hiện khi đánh giá bệnh nhân táo bón, công dụng của chúng trong chẩn đoán cũng như chi phí – hiệu quả vẫn chưa được chứng minh. Đánh giá cấu trúc đại tràng có thể mang lại lợi ích, đặc biệt nếu bệnh nhân có các triệu chứng cảnh báo như sụt cân, đau bụng và đi ngoài ra máu, táo bón đột ngột hoặc bệnh nhân lớn tuổi hơn tuổi sàng lọc khuyến cáo cho nội soi đại tràng và chưa tầm soát ung thư đại – trực tràng trước đó.
Khi xác định được nguyên nhân thứ phát gây táo bón, có thể đưa ra phương pháp điều trị thích hợp. Nếu bệnh nhân có sử dụng các thuốc gây táo bón, có thể cần điều chỉnh thuốc để hạn chế tác dụng phụ.
Những bệnh nhân không đáp ứng với điều trị ban đầu bằng thuốc nhuận tràng nên được kiểm tra hậu môn – trực tràng để đánh giá các rối loạn chức năng bài xuất phân có thể xảy ra. Áp kế hậu môn – trực tràng đo áp lực trong lòng hậu môn và trực tràng khi nghỉ ngơi cũng như khi cố gắng đại tiện. Nó cũng có thể đánh giá cảm giác trực tràng và phản xạ co thắt hậu môn – trực tràng. Trong quá trình vận động, khi bệnh nhân có hành động tương tự đại tiện, hoặc cố gắng cúi xuống, áp lực trực tràng sẽ tăng lên cùng với giãn các cơ thắt trong và ngoài hậu môn. Mất khả năng giãn cơ thắt ngoài hậu môn và/hoặc cơ mu trực tràng, cùng với không có khả năng tống một quả bóng đầy nước 50 mL trong một phút, được chẩn đoán là đại tiện loạn phối hợp cơ.
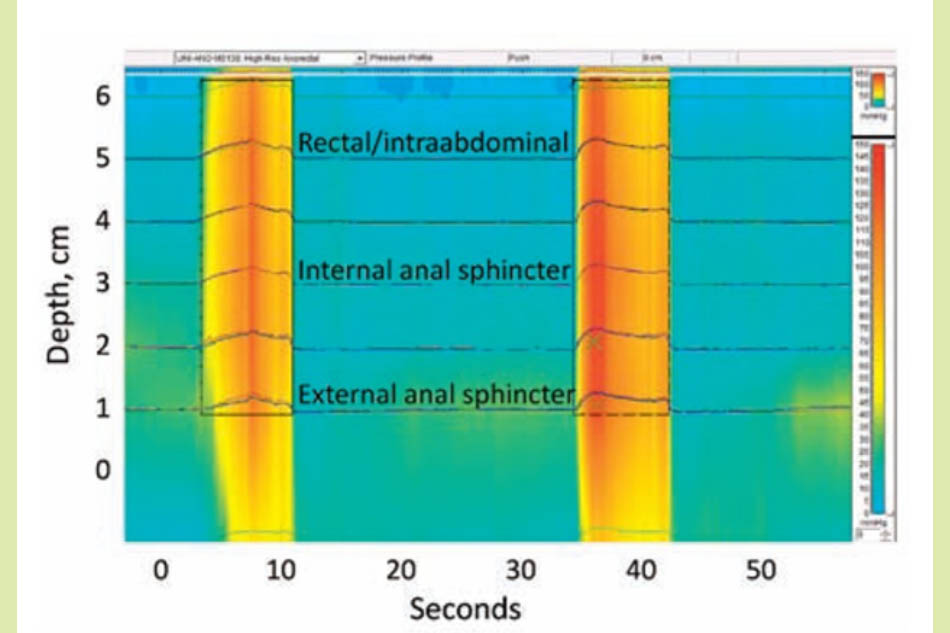
Một ống thông với nhiều cảm biến áp lực được đưa qua ống hậu môn vào trực tràng, đo áp lực theo thời gian thực tại cơ thắt hậu môn ngoài, cơ thắt hậu môn trong và trong trực tràng. Bệnh nhân được yêu cầu cố gắng tống ống thông ra ngoài bằng cách tăng áp lực ổ bụng và giãn cơ thắt ngoài. Trong ví dụ này, hai lần cố gắng tống ống thông ra ngoài (từ 3 đến 11 giây và từ 34 đến 42 giây) dẫn đến tăng áp lực ổ bụng nhưng cơ thắt ngoài co loạn phối hợp và cơ thắt trong không giãn. Thang đo áp suất được hiển thị theo màu sắc ở bên phải, từ áp suất thấp (màu xanh da trời) đến áp suất cao (màu đỏ).
Test tống bóng có thể được thực hiện trong quá trình đo áp lực hậu môn – trực tràng hoặc thực hiện như một test độc lập. Quả bóng được làm đầy bằng 50 mL nước muối và bệnh nhân được yêu cầu tống nó ra ngoài. Nếu có thể thực hiện được việc này trong vòng 1 phút, chứng tỏ bệnh nhân đại tiện bình thường. Nếu không thể, nên nghi ngờ đại tiện loạn phối hợp cơ.
Sau khi loại trừ rối loạn chức năng bài xuất phân bằng áp kế hậu môn – trực tràng và test tống xuất bóng, cần đánh giá quá trình vận chuyển phân của đại tràng bằng cách sử dụng các dấu ấn cản tia X (sitzmark) hoặc viên nang di động không dây. Sitzmark có thể đo thời gian vận chuyển phân của đại tràng bằng cách sử dụng 24 dấu ấn cản tia X và chụp X-quang bụng không chuẩn bị vào ngày thứ năm. Thời gian vận chuyển phân kéo dài được xác định khi có hơn 20% hay 5 dấu ấn còn lại trong đại tràng vào ngày thứ năm. Viên nang di động không dây là một viên nang có khả năng đo pH, nhiệt độ và áp lực trong toàn bộ đường tiêu hóa, do đó cung cấp thời gian vận chuyển phân mà bệnh nhân không cần phơi nhiễm với tia X. Chụp cộng hưởng từ (MRI) động học sàn chậu, tống phân có thể được thực hiện bổ sung. Chúng ghi lại hình ảnh giải phẫu vùng chậu của bệnh nhân khi đại tiện gắng sức và rất hữu ích trong đánh giá các tình trạng như thoát vị thành trực tràng, thoát vị thành đại tràng sigma, lồng ruột, sa trực tràng và phình trực tràng.
Điều trị
Thay đổi lối sống
- Bệnh nhân có thể cần hỗ trợ tâm lý vì táo bón có thể trầm trọng hơn do stress hoặc có thể là biểu hiện của rối loạn cảm xúc.
- Bệnh nhân được khuyến khích dành thời gian đại tiện đều đặn, sử dụng tư thế ngồi thích hợp và theo dõi thói quen đại tiện bằng cách sử dụng nhật ký các đặc điểm của phân để bác sĩ có thể đưa ra các đánh giá và chỉ đạo can thiệp điều trị.
- Thay đổi chế độ ăn uống: ăn nhiều chất xơ, trái cây và uống nhiều nước.

Mặc dù tập thể dục và uống nhiều nước có lợi cho điều trị táo bón, nhưng không có bằng chứng nào chứng minh tăng hoạt động thể chất và lượng nước nạp vào cơ thể có thể cải thiện táo bón mạn tính, trừ các trường hợp mất nước.
Điều trị dùng thuốc
Khi các biện pháp không dùng thuốc không cải thiện được các triệu chứng, tác nhân nhuận tràng được thêm vào để kiểm soát táo bón. Sự lựa chọn tác nhân nhuận tràng ban đầu dựa trên loại táo bón là do vận chuyển phân chậm hay bình thường.
Danh sách các loại tác nhân nhuận tràng bao gồm:
Tác nhân nhuận tràng tạo khối: chất xơ, mã đề, Polycarbophil, Methylcellulose, Carboxymethylcellulose.
Tác nhân nhuận tràng thẩm thấu:
- Các loại muối nhuận tràng: muối của Magnesi, Sulfate, Kali và Phosphate.
- Các loại đường hấp thu kém: thuốc đạn Lactulose, Sorbitol, Mannitol, Lactose, Glycerine.
- Polyethylene glycol (PEG): PEG 3350.
Tác nhân nhuận tràng kích thích:
- Tác nhân hoạt động bề mặt: Docusate, muối mật.
- Dẫn xuất Diphenylmethane: Phenolphthalein, Bisacodyl, Picosulfate natri.
- Ricinoleic acid: dầu thầu dầu.
- Các Anthraquinone: Senna, Cascara sagrada, lô hội, đại hoàng.
Tác nhân làm mềm: dầu khoáng.
Tác nhân thần kinh – cơ:
- Chất chủ vận 5-HT4: Cisapride, Norcisapride, Prucalopride, Tegaserod.
- Colchicine.
- Tác nhân Prostaglandin: Misoprostol.
- Tác nhân cholinergic: Bethanechol, Neostigmine.
- Tác nhân đối kháng opiate: Naloxone, Naltrexone.
Tác nhân đang nghiên cứu: yếu tố dinh dưỡng thần kinh có nguồn gốc từ methionyl não người tái tổ hợp (r-metHuBDNF), Neurotropin-3.
Các tác nhân cụ thể
- Chất xơ: Táo bón có liên quan đến sự thiếu hụt chất xơ trong chế độ ăn uống của người phương Tây trong hàng chục năm qua. Mối tương quan giữa tăng lượng chất xơ trong chế độ ăn hàng ngày và khối lượng phân cũng như thời gian vận chuyển phân đã được chứng minh. Chất xơ trong thực phẩm dường như có hiệu quả trong điều trị táo bón mức độ từ nhẹ đến trung bình, nhưng không có hiệu quả với táo bón mức độ nặng. Lượng chất xơ được khuyến nghị là 20-35 g/ngày, có thể lấy từ bánh mì nguyên cám, ngũ cốc chưa tinh chế, các loại trái cây họ cam và rau xanh. Chất xơ không hòa tan (có trong cám ngũ cốc) có thể làm cho bệnh nhân đầy hơi và chướng bụng đáng kể. Ở một số bệnh nhân, các chất này cũng làm chậm tốc độ tháo rỗng dạ dày và làm giảm cảm giác thèm ăn. Để cải thiện khả năng dung nạp và tuân thủ điều trị, bệnh nhân nên được bắt đầu từ liều chất xơ thấp và tăng dần trong chế độ ăn ở những tuần tiếp theo cho đến khi đạt được khoảng 20-25 g/ngày. Nếu tình trạng táo bón không cải thiện, bệnh nhân nên thử sử dụng các loại chế phẩm bổ sung chất xơ có bán trên thị trường. Bệnh nhân cũng được khuyến cáo uống đủ nước khi tiêu thụ nhiều chất xơ.
- Mã đề: Đây là một loại thực vật có nguồn gốc từ châu Á, có khả năng liên kết với nước cao và được lên men tại đại tràng. Trong một nghiên cứu quan sát, đáp ứng điều trị với mã đề kém ở những bệnh nhân có vận chuyển phân chậm, trong khi 85% bệnh nhân không có bất thường sinh lý được cải thiện hoặc hết triệu chứng. Các tác dụng không mong muốn bao gồm thời gian làm rỗng dạ dày chậm và chán ăn. Ngoài ra, có một số báo cáo về các phản ứng dị ứng nghiêm trọng, ho và hen phế quản.

- Methylcellulose: Đây là một loại polymer tổng hợp được methyl hóa. Điều này giúp cho nó không bị lên men tại đại tràng. Methylcellulose chủ yếu có tác dụng hút nước vào trong lòng đại tràng, làm tăng khối lượng phân, tăng nhu động ruột và giảm thời gian vận chuyển phân. Trong một nghiên cứu, các bệnh nhân cho thấy khối lượng phân rắn tăng lên khi dùng 1, 2 và 4 g Methylcellulose/ngày, nhưng lượng nước trong phân chỉ tăng với liều 4 g. Mặc dù tần suất đại tiện có tăng lên, nhưng bệnh nhân không báo cáo sự cải thiện rõ rệt về độ đặc của phân.
- Calci polycarbophil: Đây là một loại nhựa ưa nước, có khả năng chống lại sự lên men của vi khuẩn và do đó ít gây đầy hơi và chướng bụng. Ở những bệnh nhân mắc hội chứng ruột kích thích (IBS) có táo bón, Calci polycarbophil dường như cải thiện các triệu chứng tổng thể nhưng không gây đau bụng.
Ở những bệnh nhân không đáp ứng với tác nhân nhuận tràng tạo khối, cần bổ sung các loại tác nhân nhuận tràng khác.
- Magnesi và Sulfate: Các ion magnesi, sulfate và phosphate được ruột hấp thu kém và do đó gây tăng áp lực thẩm thấu trong lòng ruột. Magnesi oxide được coi là an toàn để sử dụng thường xuyên ở những bệnh nhân táo bón nhẹ. Liều tiêu chuẩn 40-80 mmol ion magnesi thường kích thích nhu động ruột trong vòng 6 giờ. Magnesi sulfate là tác nhân nhuận tràng mạnh hơn, thường tạo ra một lượng lớn phân lỏng và gây chướng bụng. Thận trọng khi sử dụng magnesi ở người lớn tuổi do các tác dụng không mong muốn trên đường tiêu hóa cũng như độc tính của magnesi. Các tác dụng không mong muốn khác bao gồm tắc ruột do liệt ruột do tăng magnesi huyết và tăng magnesi huyết ở bệnh nhân suy thận. Tác nhân nhuận tràng chứa magnesi không được khuyến cáo ở bệnh nhân suy thận hoặc rối loạn chức năng tim do nguy cơ rối loạn điện giải và quá tải thể tích do hấp thu magnesi hoặc phospho. Ngay cả các bệnh nhân khỏe mạnh cũng có thể gặp phải các biến chứng này nếu sử dụng quá nhiều.
Natri sulfate là thành phần có trong một số dung dịch rửa ruột để làm sạch ruột trước khi tiến hành các thủ thuật chẩn đoán và phẫu thuật, nhưng nó có thể được hấp thu đáng kể ở hỗng tràng và dẫn đến rối loạn điện giải.
- Phosphate: Phosphate có thể được hấp thu ở ruột non, do vậy phải sử dụng với liều cao để tạo ra tác dụng nhuận tràng thẩm thấu. Một số biến chứng đã được báo cáo khi sử dụng Natri phosphate, bao gồm tăng phosphate máu, đặc biệt ở những bệnh nhân suy thận và tổn thương thận cấp khi sử dụng một lượng lớn. Các yếu tố nguy cơ bao gồm tuổi cao, mất nước, sử dụng thuốc ức chế men chuyển angiotensin (ACEIs) hoặc thuốc chống viêm không steroid (NSAIDs).
Cũng như trên, các chế phẩm phosphate đường uống không được khuyến cáo sử dụng cho bệnh nhân suy thận hoặc rối loạn chức năng tim.
- Lactulose: Đây là một disaccharide tổng hợp từ galactose và fructose. Lactulose là cơ chất cho các vi khuẩn lên men ở đại tràng tạo ra hydro và methane, đồng thời làm giảm pH phân, nước và acid béo. Các chất này đóng vai trò làm tăng áp lực thẩm thấu, hút nước và làm tăng nhu động ruột. Liều khuyến cáo của Lactulose cho người trưởng thành là 15-30 mL 1-2 lần/ngày. Thời gian khởi đầu tác dụng từ 24-72 giờ, lâu hơn so với các tác nhân nhuận tràng thẩm thấu khác. Lactulose làm tăng tần suất đại tiện ở bệnh nhân táo bón mạn tính và phụ thuộc liều (vì Lactulose được lên men tại đại tràng). Các tác dụng không mong muốn như đầy hơi và chướng bụng thường làm hạn chế sử dụng nó trên lâm sàng.

- Sorbitol: Tác dụng tương tự Lactulose. Sorbitol thường được sử dụng trong chất làm ngọt nhân tạo. Chỉ cần 5 g Sorbitol có thể gây tăng hydro trong hơi thở do quá trình lên men của vi khuẩn và 20 g có thể gây tiêu chảy ở 50% bệnh nhân bình thường. Sorbitol có hiệu quả tương đương Lactulose nhưng ít tốn kém hơn. Một thử nghiệm chéo ngẫu nhiên, mù đôi so sánh Lactulose (20 g/ngày) và Sorbitol (21 g/ngày) cho thấy không có sự khác biệt về tần suất nhu động ruột và sự ưa thích của bệnh nhân. Bệnh nhân sử dụng Lactulose gặp phải buồn nôn nhiều hơn Sorbitol. Mannitol là một loại đường alcol khác có thể được sử dụng như một tác nhân nhuận tràng.
- Polyethylene glycol (PEG): Đây là một tác nhân nhuận tràng đẳng thẩm áp, trơ về mặt chuyển hóa, liên kết với nước và giữ nước trong lòng đại tràng. PEG thường được sử dụng trong các dung dịch làm sạch đại tràng. Các dung dịch này thường được sử dụng chung với các chất điện giải để tránh gây mất nước và rối loạn điện giải. Lượng phân tăng khi liều PEG tăng.
PEG đã được chứng minh là có hiệu quả trong điều trị táo bón mạn tính. Một nghiên cứu trên 70 bệnh nhân, theo dõi trong 4 tuần, được điều trị bằng 250 mL dung dịch PEG-điện giải 1-2 lần/ngày, có sự cải thiện rõ rệt về tần suất đại tiện, độ đặc của phân và mót rặn khi đại tiện. Những bệnh nhân tương tự được chọn ngẫu nhiên để tiếp tục sử dụng PEG hoặc giả dược (placebo) trong 20 tuần. Nghiên cứu này cho thấy sự cải thiện hoàn toàn khỏi táo bón mạn tính ở 77% bệnh nhân sử dụng PEG, so với 20% bệnh nhân sử dụng giả dược.
Một thử nghiệm ngẫu nhiên, đa trung tâm so sánh liều tiêu chuẩn và liều tối đa của PEG 3350 và PEG 4000 cho thấy hầu hết bệnh nhân đi ngoài lần đầu trong vòng một ngày kể từ khi bắt đầu điều trị bằng PEG. Liều PEG thấp nhất cho phân có độ đặc bình thường nhất, trong khi nếu liều PEG cao hơn, nó cho phân lỏng hơn.
PEG liều thấp đã được chứng minh trong các nghiên cứu là hiệu quả hơn Lactulose trong điều trị táo bón mạn tính.
Các tác dụng không mong muốn thường gặp nhất của PEG bao gồm đầy bụng và chuột rút. Một số trường hợp phù phổi nặng đã được báo cáo khi sử dụng PEG.
Các tác nhân nhuận tràng kích thích thường có tác dụng trong vòng vài giờ và gây đau quặn ruột. Chúng bao gồm các Anthraquinone (ví dụ: Cascara, lô hội, Senna) và các Diphenylmethane (ví dụ: Bisacodyl, Picosulfate natri, Phenolphthalein). Dầu thầu dầu ít được sử dụng hơn do các tác dụng phụ và không ngon miệng. Tác dụng của chúng phụ thuộc liều. Liều thấp ngăn cản sự hấp thu nước và natri, trong khi liều cao kích thích bài tiết natri và tiếp theo là nước vào lòng đại tràng.
Tác nhân nhuận tràng kích thích đôi khi bị lạm dụng, đặc biệt ở những bệnh nhân có rối loạn ăn uống, mặc dù ở liều cao chúng chỉ có tác dụng khiêm tốn trong việc hấp thụ calorie.
- Anthraquinone: Các hợp chất này là các glycoside không hoạt tính. Khi ăn vào, chúng không được hấp thu và không bị biến đổi ở ruột non, mà được thủy phân bởi glycosidase của vi khuẩn ở đại tràng để tạo ra các phân tử có hoạt tính. Các chất chuyển hóa có hoạt tính này làm tăng vận chuyển các chất điện giải vào lòng đại tràng và kích thích các đám rối thần kinh cơ ruột, làm tăng nhu động ruột. Các Anthraquinone thường gây đại tiện từ 6-8 giờ sau uống.
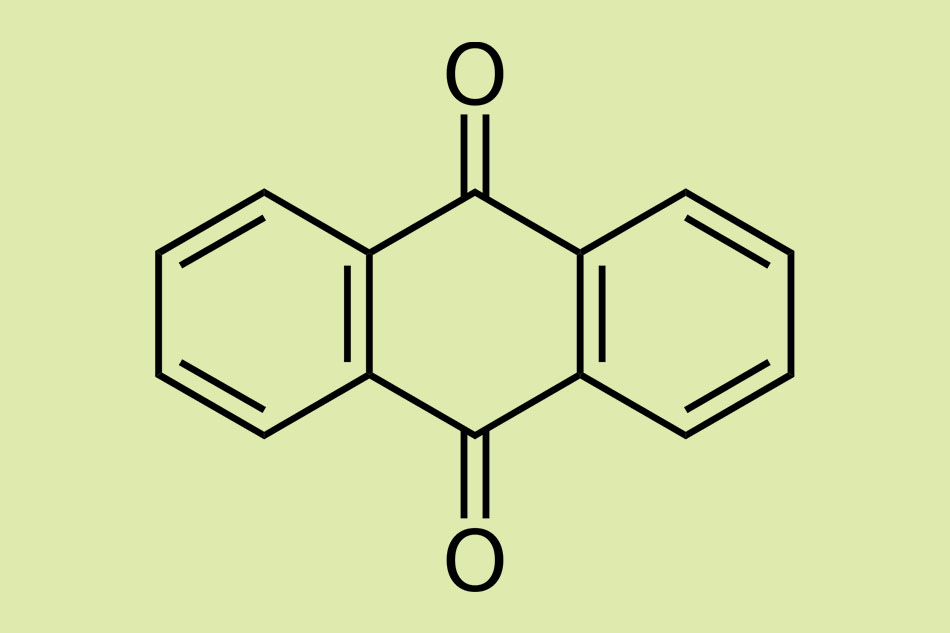
Anthraquinone gây ra quá trình chết tế bào theo chương trình (apoptosis) của các tế bào biểu mô đại tràng, sau đó chúng được thực bào bởi đại thực bào, xuất hiện dưới dạng sắc tố giống lipofuscin làm sẫm màu niêm mạc đại tràng, tình trạng này được gọi là pseudomelanosis coli. Liệu Anthraquinone được sử dụng trong thời gian dài có gây ra những thay đổi bất lợi về cấu trúc hoặc chức năng trong ruột hay không vẫn đang là một vấn đề còn gây tranh cãi. Trong một nghiên cứu bệnh chứng, các mẫu sinh thiết niêm mạc đại tràng được kiểm tra bằng kính hiển vi điện tử cho thấy không có sự khác biệt trong các đám rối dưới niêm mạc giữa những bệnh nhân dùng Anthraquinone thường xuyên trong một năm và những người không dùng. Mối liên hệ giữa sử dụng Anthraquinone và ung thư đại tràng hoặc tổn thương dây thần kinh cơ ruột vẫn chưa được thiết lập.
- Dẫn xuất Diphenylmethane: Sau khi uống, Bisacodyl và Picosulfate natri được thủy phân thành cùng một chất chuyển hóa có hoạt tính, nhưng cách thức thủy phân khác nhau. Bisacodyl được thủy phân bởi các enzyme ruột, do đó có thể hoạt động trong cả ruột non và ruột già. Trong khi đó, Picosulfate natri bị thủy phân bởi các vi khuẩn tại đại tràng. Giống như Anthraquinone, hoạt tính của Picosulfate natri chỉ giới hạn ở đại tràng và không thể đoán trước (do sự hoạt hóa nó phụ thuộc vào hệ vi khuẩn đại tràng).
Tác dụng của Bisacodyl và Picosulfate natri trên đại tràng tương tự Anthraquinone. Trên niêm mạc đại tràng, Bisacodyl gây tăng nhu động ruột mạnh và gần như tức thì, ở cả người khỏe mạnh và người bị táo bón, mặc dù đôi khi tác dụng ở những người bị táo bón có bị giảm đi. Thuốc cũng kích thích sự bài tiết của đại tràng.
Giống như Anthraquinone, Bisacodyl gây ra apoptosis các tế bào biểu mô đại tràng, chúng bị thực bào bởi các đại thực bào, nhưng không gây ra thay đổi về sắc tố. Ngoài thay đổi này, Bisacodyl dường như không gây ra tác dụng không mong muốn đáng kể khi sử dụng lâu dài.
Bisacodyl là một thuốc nhuận tràng hữu ích và có thể dự đoán được, đặc biệt thích hợp khi sử dụng một liều cho những bệnh nhân táo bón tạm thời. Tác dụng của nó trên ruột non là một bất lợi, trái ngược với Anthraquinone và Picosulfate natri. Có thể sử dụng thuốc lâu dài cho bệnh nhân táo bón nghiêm trọng mạn tính.
Phenolphthalein ức chế sự hấp thu nước ở ruột non và ruột già thông qua tác động trên eicosanoid và bơm Na+/K+-ATPase trên bề mặt tế bào ruột. Thuốc có tuần hoàn gan – ruột. Do gây quái thai trên động vật, Phenolphthalein đã bị rút khỏi thị trường Hoa Kỳ.
- Ricinoleic acid (dầu thầu dầu): Dầu thầu dầu được thu từ hạt thầu dầu. Sau khi uống, nó bị thủy phân bởi lipase trong ruột non thành Ricinoleic acid, ức chế sự hấp thu nước ở ruột và kích thích nhu động ruột bằng cách phá hủy các tế bào niêm mạc và giải phóng chất dẫn truyền thần kinh. Chuột rút là tác dụng không mong muốn thường gặp. Ngoài ra, nó cũng có thể gây ra kém hấp thu.

Các chất làm mềm phân cho phép nước đi vào khối phân bằng cách giảm sức căng bề mặt. Tuy nhiên, có rất ít bằng chứng ủng hộ việc sử dụng lâu dài các tác nhân này.
- Docusate natri: Tác nhân này kích thích sự bài tiết chất lỏng của ruột non và ruột già. Bằng chứng hỗ trợ việc sử dụng nó còn mâu thuẫn. Một nghiên cứu cho thấy không có sự thay đổi về khối lượng phân đầu ra ở bệnh nhân mở thông hồi tràng hoặc những người bình thường. Một nghiên cứu chéo, mù đôi nhỏ cho thấy cải thiện tần suất đại tiện ở một phần ba số bệnh nhân được nghiên cứu. Các nghiên cứu khác cho thấy Docusate natri kém hiệu quả hơn mã đề trong điều trị táo bón vô căn mạn tính.
- Dầu khoáng: Đây là loại hydrocarbon không thể tiêu hóa, giúp bôi trơn và chuyển thể nhũ tương cho khối phân. Sử dụng lâu dài nó có thể gây ra tình trạng kém hấp thu các vitamin tan trong dầu (ngoài ra nó cũng không ngon miệng).
- Thụt phosphate: Dung dịch thụt Natri phosphate có bán trên thị trường là dung dịch ưu trương. Có ít bằng chứng thuyết phục về hiệu quả của nó do các thử nghiệm lâm sàng chưa được thiết kế tốt. Tình trạng tăng phosphate máu đã được mô tả trong nhiều trường hợp, đôi khi có thể đe dọa tính mạng.
- Thụt nước muối, nước máy và dụng dịch xà phòng: Chúng ít gây kích ứng niêm mạc trực tràng nếu được sử dụng với lượng nhỏ. Với lượng lớn hơn, tình trạng ngộ độc nước đã được ghi nhận khi thụt bằng nước máy và rối loạn điện giải cũng đã được báo cáo khi thụt dung dịch xà phòng.
- Thụt Glycerine: Glycerine dường như gây ra hiệu ứng thẩm thấu trong trực tràng. Có rất ít bằng chứng lâm sàng ủng hộ việc sử dụng chúng.
- Tác nhân chủ vận 5-HT4: Tegaserod đã cho thấy triển vọng đặc biệt trong điều trị táo bón mạn tính, tuy nhiên nó đã bị rút khỏi thị trường Hoa Kỳ do các độc tính trên tim mạch. Các chất chủ vận 5-HT4 mới hơn đang được phát triển và có vẻ hứa hẹn hơn.
Prucalopride là một chất chủ vận 5-HT4 hoàn toàn đã được chứng minh làm tăng các cơn co thắt đại tràng ở động vật và đẩy nhanh quá trình vận chuyển phân ở người. Đã có nhiều thử nghiệm pha III lớn chứng minh hiệu lực và an toàn của Prucalopride so với giả dược ở bệnh nhân táo bón mạn tính. Dữ liệu tổng hợp từ các thử nghiệm lâm sàng cho thấy Prucalopride không có độc tính đáng kể trên tim mạch. Thuốc hiện tại đã được phê duyệt tại Mỹ và châu Âu.
TD-5108, còn được biết đến với tên gọi Velusetrag, cũng là một chất chủ vận 5-HT4 hoàn toàn. Nó cho thấy nhiều hứa hẹn trong nghiên cứu pha II về táo bón mạn tính. Tuy nhiên, các nghiên cứu pha III đã không được thực hiện (và do đó thuốc không được phê duyệt) và nguyên nhân có thể là do thuốc gây dung nạp cực nhanh.
- Tác nhân hoạt hóa kênh chloride: Lubiprostone là một chất hoạt hóa kênh chloride làm tăng tiết dịch ruột và giảm thời gian vận chuyển phân. Liều 8 và 24 µg 2 lần/ngày đã được chứng minh làm tăng số lượng nhu động ruột tự phát hoàn toàn, giảm mót rặn và cải thiện độ đặc của phân. Các tác dụng không mong muốn thường gặp bao gồm buồn nôn, đau đầu và tiêu chảy.
- Tác nhân đối kháng thụ thể µ-opioid ngoại biên: Methylnaltrexone được phê duyệt để điều trị táo bón do opioid ở những bệnh nhân mắc bệnh giai đoạn cuối dùng opioid liên tục. Gần một nửa số bệnh nhân đại tiện trong vòng 4 giờ sau liều đầu tiên. Trong khi đó, Alvimopan được phê duyệt để đẩy nhanh quá trình phục hồi ruột sau phẫu thuật. Nó cũng có thể hữu ích trong táo bón do opioid.
- Độc tố của Clostridium botulinum type A (Botox): Nó được tiêm vào cơ mu trực tràng và có thể làm giảm các rối loạn chức năng đại tiện. Do các thử nghiệm lâm sàng còn thiếu, nó chưa được phê duyệt.
- Tác nhân cholinergic: Bethanechol có vẻ có lợi ở những bệnh nhân bị táo bón do sử dụng thuốc chống trầm cảm ba vòng (TCAs). Neostigmine có lợi ích rõ ràng trong trường hợp giả tắc nghẽn đại tràng, nhưng nó có thể gây ra các tác dụng không mong muốn nghiêm trọng.
- Colchicine: Thuốc này có thể được sử dụng trong táo bón. Tuy nhiên, có rất ít bằng chứng từ các thử nghiệm lâm sàng hỗ trợ cho điều này. Một nghiên cứu đã cho thấy tần suất đại tiện tăng lên, nhưng nhóm được điều trị bằng Colchicine bị đau bụng nhiều hơn nhóm chứng.
- Misoprostol: Misoprostol cũng được sử dụng trong điều trị táo bón mạn tính, nhưng do cơ chế của nó tương tự như Lubiprostone và độc tính có khả năng cao hơn, không nên sử dụng thường xuyên thuốc này trên lâm sàng.
- Linaclotide: Đây là thuốc mới hơn, nhắm vào protein guanylate cyclase C và được hấp thu rất ít. Thuốc được phê duyệt cho hội chứng ruột kích thích mức độ trung bình đến nặng kèm táo bón (IBS-C).
Dự phòng
Để tránh nguy cơ gặp phải táo bón mạn tính, mọi người nên:
- Sử dụng nhiều thực phẩm giàu chất xơ trong chế độ ăn uống như đậu đỗ, rau xanh, trái cây, ngũ cốc nguyên hạt, cám…
- Sử dụng ít thực phẩm có hàm lượng chất xơ thấp như các thực phẩm chế biến sẵn, sản phẩm có nguồn gốc từ sữa và thịt.
- Uống nhiều nước.
- Hoạt động thể chất thường xuyên.
- Hạn chế stress nhiều nhất có thể.
- Không nhịn đại tiện.
- Thiết lập thời gian biểu đại tiện đều đặn, đặc biệt là sau bữa ăn (hình thành thói quen đại tiện).
Tài liệu tham khảo
Jani B, Marsicano E. Constipation: Evaluation and Management. Mo Med. 2018; 115(3): 236-240.
Available from https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6140151/
Portalatin M, Winstead N. Medical management of constipation. Clin Colon Rectal Surg. 2012; 25(1): 12-19. doi: 10.1055/s-0032-1301754.
Available from https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3348737/
Andrews CN, Storr M. The pathophysiology of chronic constipation. Can J Gastroenterol. 2011; 25 Suppl B (Suppl B): 16B-21B.
Available from https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3206564/
Sorangel Diaz, Khaled Bittar, Magda D. Mendez. Constipation. StatPearls. 2021.
Available from https://www.ncbi.nlm.nih.gov/books/NBK513291/
Xem thêm:
